Número 060 2019
De Dora a Lady Gaga. Una aproximación a los síndromes somáticos funcionales (SSF) desde una perspectiva psicodinámica relacional contemporánea
From Dora to Lady Gaga. An approach to functional somatic syndromes through a contemporary relational psychodynamic approach
Autor: Ramos García, JavierPara citar este artículo
Ramos, J. (febrero, 2019) De Dora a Lady Gaga. Una aproximación a los Síndromes Somáticos Funcionales (SSF) desde una perspectiva psicodinámica relacional contemporánea. Aperturas Psicoanalíticas, 60. Recuperado de: http://aperturas.org/articulo.php?articulo=0001052
Para vincular a este artículo
http://aperturas.org/articulo.php?articulo=0001052&pre=1
Resumen
Entre la publicación del caso Dora, firmado por Freud en 1905, y la revelación de Lady Gaga de su diagnóstico de fibromialgia transcurren cien años de aproximaciones psicoanalíticas a un sufrimiento que toma el cuerpo como modo de expresión privilegiado. El propósito de este trabajo es presentar una aproximación psicodinámica contemporánea a los Síndromes Somáticos Funcionales, ejemplificar esta aproximación con algunos esbozos clínicos y describir una propuesta terapéutica que se desarrolla desde hace más de una década en un dispositivo asistencial ambulatorio público y que se ha ido modificando respecto al presentado en esta misma revista hace siete años.
Abstract
Abstract. Beetwen Freud’s Dora case study, published in 1905, and Lady Gaga's revelation of her diagnosis of fibromyalgia syndrome, a hundred years of psychoanalytic approaches to a type of suffering that takes the body as a privileged mode of expression have elapsed. The aim of this paper is to present a contemporary psychodynamic approach to Functional Somatic Syndromes, to illustrate this approach with some clinical examples, and to describe a therapeutic proposal that has been developed for over a decade in an outpatient setting and noteworthy modified since it was outlined in this very journal seven years ago.
Palabras clave
Psicoterapia grupal, psicoterapia psicodinámica, Síndromes somáticos funcionales, Terapia basada en la mentalizacion, trauma.
Keywords
Functional somatic syndromes, Trauma, Psychodynamic psychotherapy, Mentalization-based treatment (MBT), Group therapy.
En consecuencia, si no queremos abandonar la teoría traumática, habremos de retroceder hasta la infancia del sujeto para buscar en ella influjos e impresiones que puedan haber ejercido acción análoga a la de un trauma.
Sigmund Freud, 1905.
En 1905, Sigmund Freud publica el análisis (fragmentario) del caso de Ida Bauer, una paciente a la que dio en llamar Dora y que pasaría a convertirse con el tiempo en un referente psicoanalítico fundamental pues, de alguna manera, fijaba de una forma inaugural la conceptualización dinámica de la histeria (Freud, 1905/1979a). El clínico vienés había trabajado a lo largo de 1900 con esta joven de 18 años, hija de un antiguo paciente, y que presentaba una sintomatología variopinta, incluyendo naturalmente, pues hablamos de histeria, el sufrimiento en el cuerpo. Es este uno de los grandes historiales clínicos de Freud, irremediablemente vinculado con el nacimiento del concepto de transferencia (Forrester, 1995), y controvertido también, pues resulta imposible volver sobre él sin pensar en la experiencia traumática que Dora relataba y que tal vez fue insuficientemente escuchada por el creador del psicoanálisis (Sachs, 2005). Efectivamente, Freud, que no hacía mucho había dejado de creer en su neurótica (Freud, 1897/1979b), dedicó todo su genio a desentrañar los elementos del conflicto edípico, dejando a un lado aquellos aspectos traumáticos que Dora enfatizaba (Romano, 2015).
Un siglo más tarde, otro icono femenino, esta vez de la hipermodernidad (Lipovetsky, 2006), difunde a través un medio tan posmoderno como twitter, que padece una dolencia tan propia del cambio de milenio como lo era la histeria del comienzo del siglo XX. Lady Gaga anuncia en 2017 (@ladygaga – Sep 12, 2017) que padece Fibromialgia, siendo ésta una revelación que viene a añadirse a otras que hablaban ya de una biografía nada sencilla, con vicisitudes vitales claramente traumáticas.
Entre Dora y Lady Gaga, el sufrimiento emocional que se desborda en el cuerpo; la histeria como concepto teórico irrenunciable al tiempo que excluido de las nosografías psicopatológicas contemporáneas; el trauma psíquico, durante largo tiempo arrinconado, y anhelante de escucha… Y la posibilidad, mejor aún, la necesidad de articular la práctica clínica con una comprensión teórica compleja que, desde una perspectiva psicodinámica contemporánea, propicie en el paciente la recuperación de la capacidad de mentalizar, la puesta en marcha de un funcionamiento relacional más saludable y la liberación de un cuerpo doliente que comparece en el espacio clínico haciéndose cargo de presentar con sus síntomas la identidad y la narrativa del paciente.
Dora en un brevísimo resumen (a partir del historial redactado por Freud)
Si bien resulta tentador dar por sentado que es de todos conocidos el historial de Dora, tal vez resulte relevante recordar sus elementos fundamentales.
Es el padre de Dora, un antiguo paciente de Freud, quien lleva a Dora a consulta. Ésta sufría, según Freud, claros síntomas neuróticos y tenía ya antecedentes de disnea a la edad de 8 años y de jaquecas y tos nerviosa a los 12. A los 16 años los ataques de tos continuaban, siendo entonces cuando la paciente visita a Freud por primera vez, aunque no llega a iniciarse un tratamiento en ese momento, puesto que la tos desaparece. A los 18 años Dora vuelve a ver a Freud para comenzar, ya así, un tratamiento psicoanalítico. Tenía entonces nuevamente ataques de tos, y presentaba, además, “depresión y alteración del carácter” (Freud 1905/1979a). Evitaba el trato social alegando fatiga, y tenía desencuentros con sus padres, siendo reseñable el hecho de que tras una discusión con su padre había tenido un primer acceso de inconsciencia.
Para Freud, desde un comienzo, el caso presentaba todas las características de una pequeña histeria, con los síntomas somáticos y psíquicos más vulgares: disnea, tos nerviosa, afonía, jaquecas, depresión de ánimo y excitabilidad histérica.
En la esfera interpersonal, los personajes principales en la vida de Dora (a sus 18 años) son los siguientes:
En el ámbito familiar, su padre, de 45 años, era un industrial de excelente posición económica. Había padecido diversas enfermedades graves. Dora sentía mucho cariño hacia él, pero últimamente lo trataba secamente. Le exigía que rompiera relaciones con unos amigos íntimos, el matrimonio K, y especialmente con la señora K (a quien Dora consideraba la amante de su padre). La madre de Dora aparecía como una mujer escasamente ilustrada, poco inteligente, y con la que Dora tenía una relación muy desapegada. Al enfermar su marido se había centrado en las tareas del hogar, desinteresándose de las necesidades espirituales de sus hijos. Se pasaba el día limpiando lo limpio, en un funcionamiento al que Freud solía aludir como el de la “psicosis del ama de casa”. Dora tenía un hermano año y medio mayor, sin que la relación con él fuese muy estrecha. Al parecer él se ponía siempre del lado de la madre, mientras que Dora se ponía siempre del lado del padre. Aparece también una tía (hermana del padre) que había estado aquejada por una grave psiconeurosis y luego murió. Dora la había tomado como modelo, pues le tenía cariño.
Y después, naturalmente, está la familia K. El Sr. K, que siempre se había mostrado cariñoso con Dora y que, según ella relata, le había hecho proposiciones amorosas tras un paseo junto a un lago. Él negó tal acercamiento, acusando a Dora de ser ella quien mostraba un interés excesivo y llamativo por las cuestiones sexuales. Anteriormente, cuando Dora tenía 14 años, siempre según el relato de la paciente, él había intentado abusar de ella: la había abrazado al pie de una escalera y la había besado a la fuerza. Ambas situaciones, la del lago y la de la escalera, junto al negligente funcionamiento de sus padres, en absoluto protectores, pueden ser asumidos como generadores de la vivencia de un trauma psíquico.
La Sra. K había cuidado en un comienzo de la enfermedad del padre de Dora, por lo que se ganó el reconocimiento de éste. La vivencia de Dora es que la Sra. K era amante de su padre, y que la propia Dora era abandonada a los caprichos del Sr. K en una suerte de trueque perverso y de presumibles consecuencias traumáticas para la paciente.
Lady Gaga en un breve esbozo (a partir de sus propias revelaciones)
En septiembre de 2017, Lady Gaga, cantante, compositora, productora, bailarina, activista y diseñadora de moda revela a sus 31 años (El País, 14.9.17), a través de su cuenta de twitter que sufre fibromialgia (FM), un síndrome de carácter crónico y etiología desconocida que se caracteriza fundamentalmente por clínica dolorosa generalizada y sensación de fatiga, pero que suele acompañarse de síntomas diversos, incluyendo, en la mayoría de los casos, alteraciones en el estado de ánimo y sufrimiento emocional.
Como sucede en tantos otros pacientes aquejados de FM, Lady Gaga, como también le sucedía a Dora, habla de experiencias biográficas de carácter traumático, por ejemplo, en la esfera de lo sexual. Y expresa al hablar de su dolencia algunas ideas que evocan propuestas como la de solicitación somática, empleada por Freud para dar cuenta de la patología histérica. Desde esa perspectiva psicodinámica, el trauma psíquico estaría en la base de síntomas histéricos que se inician como consecuencia de una solicitación somática y se perpetúan como consecuencia del valor psíquico que tales síntomas tienen. Algo en lo que es difícil dejar de pensar cuando Lady Gaga transmite a través de las redes sociales que su dolor, “que es duro pero liberador” (El País, 14.9.17), expresa probablemente muchas cosas. En sus palabras: “Hay algo dentro de mí que cree que el dolor es un micrófono” (Ibid.).
Lady Gaga había venido revelando una historia difícil, con experiencias de bullying en la infancia y con funcionamientos autodestructivos durante la adolescencia que podían vincularse con el hecho de haber conocido en carne propia sentimientos de humillación, aislamiento, depresión. Junto a esto, la artista, que ha venido sufriendo alteraciones anoréxicas y bulímicas desde los 15 años (Pereda, 2012), había sido víctima de una violación a los 19 años, siendo el agresor un hombre que duplicaba su edad (El País, 2.3.2016), y conllevando esa experiencia terrible un Trastorno por Estrés Postraumático. Este extremo, revelado de modo sorprendente en el curso de una entrevista en la cadena norteamericana NBC, permitió que la ganadora de varios premios Grammy hablase de su “trauma vital”, de cómo "los secretos te ponen enfermo y te hacen sentir vergüenza" (El País, 8.12.2016), y de su convicción acerca de que "es muy importante recordar a los niños que están sufriendo una experiencia traumática o de abandono que no están solos, y que son amados" (Ibid.). Toda una serie de antecedentes complejos que muestran en el caso de este emblema de la cultura de masas la muy frecuente conexión entre cuadros somáticos como la FM y experiencias biográficas adversas, de carácter traumático (Kempke et al., 2013a; Kempke et al., 2015; Borsini et al., 2014; Häuser et al, 2015), pudiendo por otro lado establecerse un enlace, muy apreciable en la clínica cotidiana, entre los síndromes en los que el cuerpo duele y aquellos estilos personales marcados por la autoexigencia y el perfeccionismo (Kempke et al., 2013b; Kempke et al., 2016). Resulta casi un lugar común la experiencia de pacientes cuyo narcisismo maltrecho se sostiene gracias a la búsqueda constante del éxito; que persiguen sin cesar metas, en una carrera que solo se detiene cuando el cuerpo, exhausto y dolorido, dice basta y ordena parar. Un funcionamiento que Lady Gaga muestra de modo palmario en el documental Gaga: five foot two (Moukarbel et al., 2017, disponible en Netflix).
Propuesta para una aproximación dinámica contemporánea
Necesidad de una perspectiva abarcativa, plural e incluyente
Durante décadas, los cuadros clínicos caracterizados por la presencia de síntomas físicos de etiología imprecisa o desconocida han sido insuficientemente explicados y, en consecuencia, ineficazmente tratados desde enfoques que han tendido a ignorar bien la vertiente biológica o bien el costado psicosocial de la cuestión. Aproximaciones poco exitosas por la parcialidad, la fragmentación y la escotomización de una visión cegada muchas veces por el síntoma (que puede aparecer en dominios diversos, que van de lo reumatológico a lo neurológico, de lo digestivo a lo cardiovascular o lo psiquiátrico) y por el empeño en delimitar una explicación reduccionista y que excluye otras probablemente complementarias.
Si tradicionalmente los pacientes se han dirigido a los médicos articulando una narrativa en la que se describe una experiencia subjetiva que se construye con síntomas físicos, los médicos han respondido canónicamente con una propuesta diagnóstica que alude a una etiología y se pretende explicativa (Wessely et al, 1999). Un diálogo armónico que se complica cuando el médico no es capaz de encontrar una causa clara y objetivable para el sufrimiento del paciente. En esa tesitura, la respuesta del aparato sanitario tiende hacia una polarización marcada, que sitúa en un extremo la convicción bienintencionada de estar ante un síndrome somático real y positivo cuya causa (orgánica) es preciso encontrar y, en el otro, la mirada un tanto escéptica sobre un conglomerado sintomático que, si no se observa directamente como ficticio, es asumido como la mera somatización de lo psicológico (Ramos García, 2012; Luyten et al, 2012; Luyten et al, 2013). Una dicotomía escasamente afinada que condena habitualmente al paciente bien a la exploración biomédica interminable de un síntoma que se desgaja de su historia y de su vida cotidiana relacional (Rasmussen y Ro, 2018); bien a una escucha descreída en la que el paciente y, más aún, la paciente mujer, puede fácilmente sentirse menospreciada, rechazada, ignorada o culpabilizada por un síntoma que se denigra muchas veces como “psicológico” (Werner y Malterud, 2003).
De este modo, un significativo grupo de pacientes, tan numeroso y heterogéneo como difícil de tratar termina por converger en lo elevado de su consumo de recursos sanitarios (que rara vez se ofrecen de manera articulada e integrada), en la insatisfacción sentida por el tratamiento y el trato recibidos y también por la frustración irritada que generan en los clínicos que asumen el tratamiento y que se ven confrontados con la impotencia y la limitación de su saber. Pacientes que no mejoran, que generan sentimientos contratransferenciales penosos y que suponen un desafío complejo para médicos que suelen abusar de etiquetas diagnósticas de dudosa utilidad (Luyten et al, 2012) y de un manejo clínico escasamente biopsicosocial (Rasmussen y Ro, 2018).
Y junto a ello, algunos otros elementos comunes en estos pacientes que muchas veces solo piden permiso para estar enfermos (Nettleton, 2006) y que podrían beneficiarse de una perspectiva más enfocada en la persona (seña de identidad de lo biopsicosocial) y menos centrada en la enfermedad (lo cual es propio del marco biomédico).
Psicoanálisis relacional contemporáneo y mentalización
Siendo incuestionable que el psicoanálisis es el territorio clínico y científico en el que se halla el origen de la psicoterapia tal y como hoy la conocemos, resulta igualmente acertado aseverar que la propuesta psicoanalítica se inicia a partir de una escucha prestada por Freud a pacientes cuyos relatos situaban en el cuerpo la causa de su sufrimiento. Efectivamente, los casos a partir de los cuales se funda el edificio teórico freudiano eran llamativos por la presencia de síntomas tales como parálisis o cegueras inexplicables, o bien por centrarse en un malestar que se justificaba por un cuadro neurasténico de fatiga y dolores difusos (Freud, 1894; Ramos García, 2012; Luyten et al., 2015). Dora presentaba algunos de estos síntomas, pero fue el elemento histérico y edípico el que absorbió la atención del maestro vienés. Lo cierto es que tampoco las ideas psicoanalíticas sobre la neurastenia despertaron gran interés en la época (Hartocollis, 2002; Luyten et al., 2015), y no fue hasta la llegada de las hipótesis de especificidad psicosomática (Alexander, 1950) y de las nociones de pensamiento operatorio (Marty y de M’Uzan, 1963) y de alexitima (Sifneos, 1970) que el pensamiento psicoanalítico recuperó una presencia que se afianza en la actualidad con las propuestas psicodinámicas contemporáneas más abarcativas. En ellas, los elementos identificados por Sifneos (1970) en las personalidades alexitímicas (dificultad para verbalizar emociones, y para diferenciarlas de las sensaciones físicas; pobreza del mundo interno en términos de sentimientos y fantasías; estilo intelectualizado y cognitivo, orientado hacia la realidad externa) se articulan con hallazgos recientes en el campo de los SSF (en especial en lo que atañe a los déficits para la regulación emocional tan presentes en estos pacientes), y con aspectos teóricos y datos empíricos procedentes de la teoría del apego y del ámbito de la mentalización (Luyten et al., 2015).
Un elemento tan llamativo como indiscutible en aquellos que padecen síntomas somáticos funcionales es la presencia de un sufrimiento emocional que aparece como difícilmente modulable y que compromete seriamente la vida de la persona. Efectivamente, hay un elemento común que vincula a los pacientes diagnosticados de fibromialgia o síndrome de fatiga crónica, a los que conviven con un síndrome de intestino irritable, al grupo de los aquejados de jaquecas y migrañas, a los que presentan síntomas cardiovasculares de origen difuso: en todos ellos, como sucede también en los pacientes depresivos, o en los que sufren trastornos por ansiedad, destaca la dificultad para la regulación y el manejo del estrés y de las emociones, así como un peculiar estilo relacional (Luyten et al, 2013).
Estas observaciones dan sentido a la pertinencia de una aproximación biopsicosocial psicodinámica que, más centrada en la persona que en el trastorno, y atendiendo al desarrollo psicológico (y biológico) del individuo, sitúa el foco en las trayectorias vitales características de aquellas personas vulnerables y tendentes a desarrollar SSF persistentes. Desde esta propuesta aparece como algo determinante la compleja relación existente entre la vulnerabilidad de cara a padecer un SSF y la (escasa) capacidad de resiliencia ante acontecimientos vitales adversos. Efectivamente, investigadores prestigiosos vienen proponiendo la existencia de un factor “p” de vulnerabilidad (Bateman et al, 2018), general para cualquier tipo de psicopatología, que estaría en conexión con una dificultad para un funcionamiento resiliente (Fonagy et al, 2017a), y que podría determinar también la tendencia de ciertos pacientes a presentar cuadros caracterizados por un sufrimiento que se ubica en el cuerpo. En estos pacientes de frágil resiliencia es muy relevante el impacto subjetivo de la propia historia de apego, dado que de este impacto depende, en gran medida, el estilo relacional y la respuesta interpersonal ante situaciones emocionalmente desbordantes y traumáticas, así como el modo en que son vividas, evaluadas y resignificadas las experiencias vitales acumuladas a lo largo del desarrollo biográfico de la persona (Fonagy et al, 2017b).
El influyente trabajo publicado por McEwen en 1998 aparece como un punto de referencia fundamental a la hora de explicar la interconexión entre experiencias infantiles adversas, carga alostática y fractura del equilibrio biopsicosocial del individuo (McEwen, 1998; Luyten et al., 2013). La hipótesis de trabajo que se asume como punto de partida se concreta en que, en la tarea de enfrentar situaciones vitales exigentes y estresantes, la plasticidad de la estructura cerebral facilita en un principio una respuesta adaptativa y protectora, pudiendo producirse, sin embargo, en último término, un daño en la persona si no se hace posible una recuperación del equilibrio de los elementos mediadores implicados en esa respuesta inicialmente adaptativa (McEwen, 2001). Así, tan importante es la activación de ciertos elementos protectores cuando las circunstancias lo requieren como la desactivación de esos elementos cuando la situación de emergencia ya ha pasado y todo ha vuelto a la normalidad.
Las vicisitudes que tienen lugar en la primera infancia influyen de manera significativa en los modos en que se responde ante situaciones de desbordamiento emocional (McEwen, 2007). En este sentido, podría definirse la resiliencia como una capacidad, característica del cerebro sano, para adaptarse a circunstancias adversas de un modo elástico, sin que se produzca una fractura (McEwen, 2016). Así, los individuos capaces de enfrentar estos desafíos vitales poniendo en juego recursos adaptativos que quedan luego en suspenso, en una vuelta al funcionamiento basal que requiere la normalidad, son aquellos que pueden ser considerados como más resilientes (Karatsoreos y McEwen, 2013). Por oposición, hallazgos recientes en la investigación muestran cómo niños expuestos a experiencias traumáticas tienden a experimentar cambios duraderos a nivel de sistema inmune, endocrino y nervioso (Danese y McEwen, 2012).
En este sentido, superada la etapa en la que las limitaciones metodológicas de los estudios daban lugar a una cierta controversia, contamos a día de hoy con indicios consistentes que permiten establecer una conexión robusta entre experiencias adversas durante la primera infancia y diversos síndromes de sensitividad central tales como la fibromialgia, el dolor crónico generalizado, las jaquecas y migrañas o el síndrome de intestino irritable (Jones, 2016). Y del mismo modo, hay evidencias claras de que al menos una parte significativa de los pacientes con SSF presentan biografías caracterizadas por niveles elevados de adversidad a lo largo de la infancia (Brown, 2004, 2006; Roelofs y Spinhoven, 2007; Afari et al., 2014; Garnefski et al, 2017).
Desde una perspectiva psicodinámica contemporánea, estos hallazgos procedentes de estudios neurobiológicos son integrados en un modelo teórico coherente en el que se articula la Teoría del Apego y el concepto de Mentalización y que tiene como objetivo el acceso a una mejor comprensión de los SSF (Luyten et al., 2013). En esencia, lo que este modelo propugna es que los SSF son el resultado de diversos círculos viciosos negativos que se inician y perpetúan como consecuencia de ciertas interacciones entre el individuo y su entorno. Así, desde esta perspectiva se plantea cómo aquellas personas con una historia de apego inseguro tienden a un funcionamiento caracterizado por una sobreutilización de las denominadas estrategias de apego secundarias en el intento de afrontar circunstancias vitales emocionalmente exigentes. Esto supone reaccionar ante situaciones hostiles bien con una desactivación de las propias necesidades de apego o bien con una hiperactivación de las mismas (o incluso con una mezcla de ambas), en combinación con ciertas alteraciones en la capacidad de mentalizar que pueden ser consecuentes, pero también factores causales y mantenedores de los SSF (Mikulincer y Shaver, 2007; Roisman et al., 2007; Luyten et al., 2013; Luyten et al., 2015) (Ver Figura 1).
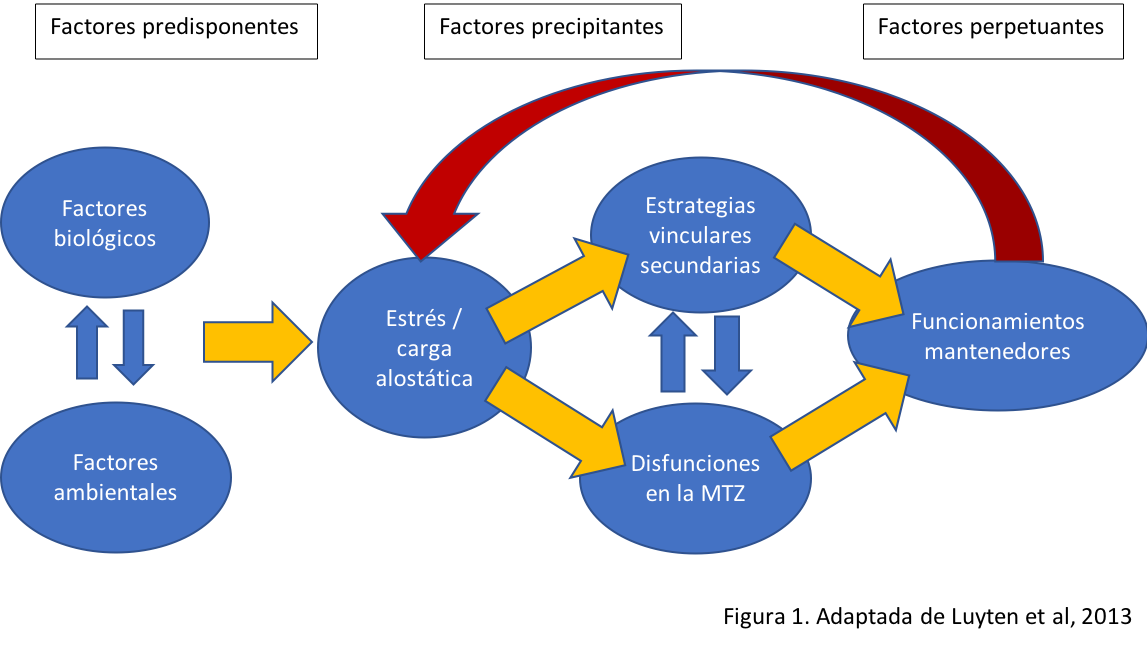
A partir de las tesis de McEwen (1998, 2001, 2007) puede articularse la idea de que, sea cual fuere la combinación de causas biológicas o ambientales que conducen a una situación de carga alostática y a un consecuente desequilibrio biopsicosocial, los pacientes susceptibles de desarrollar SSF sufren alteraciones en sus niveles de activación emocional que intentarán controlar y regular aun a costa de sobreesfuerzos importantes. Tales sobreesfuerzos incluirían, por un lado, estrategias vinculares secundarias que terminarán por resultar desadaptativas y, por otro, ciertas disfunciones en la capacidad de mentalización (Luyten y Fonagy, 2016).
La adversidad y su impacto sobre el desarrollo de un estilo relacional y la (des)conexión respecto de las propias necesidades afectivas
En lo que se refiere al estilo vincular o relacional más frecuentemente observable en estos pacientes, destaca un funcionamiento que se caracteriza por la desconexión respecto de las propias necesidades afectivas y de apego, con una llamativa ausencia de peticiones de ayuda, o con un peculiar modo de articular conductas dirigidas a la búsqueda de apoyo en momentos de sufrimiento. Son así pacientes que apelan constantemente a la propia autonomía, que enfatizan el esfuerzo doloroso que les supone presentarse como necesitados de ayuda y que aluden a una trayectoria biográfica en la que a menudo no han tenido más remedio que asumir el lugar de solucionadores de problemas.
En las personas con un estilo de apego seguro, las situaciones angustiosas o displacenteras, desencadenantes de reacciones de miedo y malestar, disparan de forma automática la búsqueda de contacto con figuras de apego, ya sean éstas reales o internalizadas. Ese contacto es el que permite una regulación emocional, en un modo de funcionar que tiene su origen en una historia previa de experiencias tranquilizadoras, en las que cuidadores atentos y mentalizantes pudieron identificar en el niño asustado una emoción desbordante y pudieron validarla para, en un segundo momento, resonar ante ella de una forma metabolizada y apaciguadora, de modo tal que el niño pudiera ir desarrollando representaciones secundarias para ese estado emocional, que se torna entonces apalabrable y manejable (Fonagy et al., 2002; Gergely, Koós y Watson, 2010). Para el individuo que ha dispuesto en su historia biográfica de experiencias de este tipo resulta relativamente sencillo conectar con lo que siente y reflexionar sobre ello, accediendo de este modo a un funcionamiento mentalizador que permite regular las emociones y que puede encontrar puntos de apoyo en el plano relacional, en la tan cotidiana como saludable tendencia a comunicar lo que sentimos (más aún si el sentimiento es desbordante) a figuras a las que identificamos como seguras y confiables.
Podemos hablar así de una capacidad para enfrentar y modular el estrés cuyas bases neurobiológicas se construyen a partir de una historia interpersonal que da origen al sentimiento de agencia y a la resiliencia (Luyten et al., 2015).
En contraste, es notable en los pacientes con SSF la frecuencia con que relatan una infancia en la que los cuidadores primarios estaban poco disponibles, eran poco sensibles a la necesidad de afecto, o bien se mostraban abiertamente negligentes o agresivos en el plano físico o sexual. Efectivamente, hay evidencias claras de que una parte sustancial de los pacientes que desarrollan SSF han sufrido elevados niveles de adversidad durante la infancia (Brown, 2004, 2006; Roelofs y Spinhoven, 2007; Afari et al., 2014; Garnefski et al, 2017), con experiencias importantes de desatención y abuso emocional (Kempke et al., 2015; Van Houdenhove, Luyten, y Egle, 2009; Brown, 2004; 2006; Roelofs y Spinhoven, 2007; Afari et al., 2014; Fischer et al, 2014), o bien de abuso sexual (Paras et al., 2009); con trayectorias biográficas marcadas por cuidadores cuyos estilos relacionales propiciaban el desarrollo de apegos inseguros (Maunder y Hunter, 2008; Waller y Scheidt, 2006). Figuras parentales tan descuidadas como poco cuidadoras, con escasa función reflexiva, poco capaces de facilitar en sus hijos la construcción de un self sólido y cohesionado, dotado de una buena capacidad de mentalización.
Sin un interlocutor mentalizante y atento en la tarea de especularización se dificulta la traducción de las sensaciones corporales (desbordantes, por cuanto no están apalabradas) en representaciones secundarias manejables, dotadas de sentido emocional y susceptibles de ser pensadas (Fonagy et al., 2002; Gergely, Koós y Watson, 2010). Sin un entorno cuidador que facilite el desarrollo saludable del narcisismo y de una positiva valoración de sí mismo, es muy probable que el individuo –desconectado de necesidades que no han sido validadas ni resueltas- se vea obligado a construir y sostener una imagen valiosa de sí mismo a través de la consecución en la realidad de logros tangibles e incuestionables (Winnicott, 1971/2009; Kohut, 1971; Gergely y Watson, 1996; Luyten et al., 2006; Gergely, Koós y Watson, 2010; Pedersen et al., 2014).
Todo ello puede explicar la tendencia de estos pacientes a una focalización en aspectos externos de la realidad en detrimento de necesidades emocionales y afectivas que suelen ser negadas o solo admitidas y justificadas desde la condición de enfermos. Relatos en los que hay un antes y un después del inicio de la enfermedad, sobresaliendo la actividad incesante, la normalización de la adversidad y la vida dedicada a obtención de resultados hasta que la enfermedad hace su aparición y todo pasa a girar en torno al cuerpo, los síntomas físicos, la etiqueta diagnóstica, los tratamientos tangibles o la cuantificación del grado de minusvalía. Ciertamente, estos pacientes pueden presentar en ocasiones estilos relacionales caracterizados por la hiperactivación desmesurada de las propias necesidades afectivas, con una demanda desesperada de atención en su entorno, pero suelen más bien mostrarse como personas cuidadoras de los demás, que afianzan su narcisismo en esa capacidad de solucionar problemas ajenos, que ignoran sus propias necesidades emocionales y que se exigen aparecer ante los demás como disponibles y sólidos. Son así personas que manifiestan (en ocasiones con total conciencia de ello) su tendencia a retraerse cuando no se encuentran bien en lo afectivo, que tratan de recomponerse en soledad, tanto por la herida narcisista que les conlleva vivirse a sí mismos como necesitadas, como por el temor (comprensible desde un punto de vista biográfico) a exponer su fragilidad y toparse con un interlocutor que ignora su necesidad o que emite una respuesta fría e insensible. Un funcionamiento que contrasta (y se compensa) con la actitud hiperdemandante que la sintomatología física justifica en el ámbito sanitario, y que se impulsa desde el lugar que ocupan como portadores de un diagnóstico objetivo (perseguido muchas veces con desesperación) y que habilita para conectar con la necesidad y con el derecho legítimo a exigir soluciones (Ramos García, 2012; Luyten et al., 2013).
Como pacientes que sufren al ser portadores de un organismo enfermo sí se reivindican una y otra vez, apelan a síntomas que se multiplican y que difícilmente se explican en base a causas orgánicas objetivables, recorren las consultas médicas en un itinerario interminable, solicitan decenas de informes con los que engrosar una voluminosa historia clínica y no dejan de acumular experiencias con médicos que, o bien escrutan atentamente sus cuerpos (pero desatienden el relato relacional y vivencial), o bien escuchan displicentemente una narración que asumen como quejosa y que sienten como ajena al ámbito médico en el que pueden ofrecerse terapéuticas eficaces (Israël, 1979). Así, de nuevo, la clínica de la mirada objetada por Freud. El furor sanandi y la incomodidad del médico ante un sufrimiento para el que no tiene respuestas. El empeño en buscar y encontrar el origen orgánico de patologías que desafían el orden científico establecido. O bien la convicción de estar ante “la típica paciente que se queja de todo” -de nuevo el sesgo de la cuestión de género- (Werner et al., 2004), a la que se escucha con incredulidad por mucho que se esfuerce en resultar creíble (Werner y Malterud, 2003), y que presenta un sufrimiento inapresable en el cuerpo y difícilmente comprensible o contextualizable en una narrativa relacional o biográfica. En cualquier caso, pacientes en los que se precisa una lectura afectiva de lo que el cuerpo trae, en los que se hace necesario identificar y validar necesidades relacionales ignoradas y ante los que no se puede postergar un trabajo psicoterapéutico que, partiendo de una comprensión psicodinámica contemporánea, ha de ir mucho más allá de la interpretación (Luyten y Fonagy, 2016; Stern et al., 1998; Boston Change Process Study Group, 2005).
Pacientes como Carolina, que llega a consulta ironizando con gracia y buen humor acerca de un cuerpo plagado de síndromes somáticos diversos y desconcertantes para los médicos que la atienden. Con problemas físicos desde la infancia, resulta llamativo en ella su preocupación por no preocupar o cargar al otro con su malestar. Hija de un padre desconsiderado y narcisista y de una madre que era muy infeliz con este marido, al que se sometía, Carolina recuerda haber sido consciente desde muy pequeña de las dificultades económicas de la familia, de la tristeza que ahogaba a su madre por su desgraciado matrimonio, “del lío que era para todos el que ella estuviese enferma y tuviese que ir tanto a los médicos”. Sufrió varias hernias que requirieron intervenciones quirúrgicas, problemas digestivos importantes y dolorosos, manejando animosamente siempre su sufrimiento y su miedo infantil ante la enfermedad. Disimulaba y minimizaba su inquietud o su dolor para no asustar a sus padres, y fue desarrollando un estilo relacional en el que detectaba con rapidez la necesidad del otro y dedicaba su energía disponible a la satisfacción de esa necesidad, “dejándose ella misma siempre para el final”, “sin sentir que a ella nadie le hubiese dado permiso” para pedir ayuda. Cuenta entre divertida y sorprendida (al ir identificando su estilo de funcionamiento) cómo, siendo pequeña, en el patio del colegio, recibió un fuerte balonazo en la cara. El impacto fue tan potente que durante unos minutos perdió la visión de un ojo. Tiempo suficiente para pensar que, viendo aún por el otro ojo, no tenía necesidad de contar en casa lo que le pasaba, con lo que habría menos lío para todos. Tuvo claro desde muy pronto que lo importante era “no molestar”, y le llamaba poderosamente la atención y le emocionaba mucho en el inicio de su terapia la validación que el terapeuta hacía de su sufrimiento o de sus necesidades desatendidas. Había asumido desde siempre que “lo suyo” era secundario, prescindible, irrelevante ante la dimensión de lo que reclamaba o parecía necesitar su exigente padre (actualmente anciano, y a cuidado de la paciente), su desdichada madre, su desbordada hermana, su rudo primer marido… Se acostumbró a ir sola a los médicos, a resolver sola a sus cosas, a reservar sus energías para cuidar de los demás, inevitablemente consciente de su cuerpo enfermo, de su grado de minusvalía (del que se daba cuenta en los informes emitidos por los tribunales médicos)… pero casi por completo inconsciente de su sufrimiento emocional o de su necesidad de cuidado y contención.
La mentalización disfuncional como principio y fin en los SSF
Si partimos de la noción de mentalización como un concepto que alude a una capacidad humana que hace posible conectar con las emociones y regularlas al poder pensar sobre ellas (Bateman y Fonagy, 2016); y si no perdemos de vista que esa capacidad de mentalización explícita funciona de un modo óptimo en ciertos niveles de activación emocional pero decae dramáticamente a partir de un cierto umbral de activación (Fonagy y Luyten, 2009), no nos será entonces difícil entender que los SSF complicarán de un modo muy importante la posibilidad de mantener un funcionamiento mentalizador.
Efectivamente, sentir los pensamientos, pensar los sentimientos, regular las emociones o comprender el funcionamiento propio o del otro en términos de estados mentales intencionales resulta muy difícil cuando se impone la presencia de un cuerpo que sufre y que condiciona de modo radical la existencia cotidiana. El paciente atenazado por el dolor y el cansancio de un SSF, debilitado por la enfermedad y por su condición de enfermo, tiende a una fractura en su capacidad de mentalizar que se caracteriza por una polarización particular en cada una de las cuatro dimensiones de la mentalización (automática/controlada, afectiva/cognitiva, focalizada en sí mismo/focalizada en el otro, focalizada en aspectos externos/focalizada en aspectos internos) (Ver Figura 2).
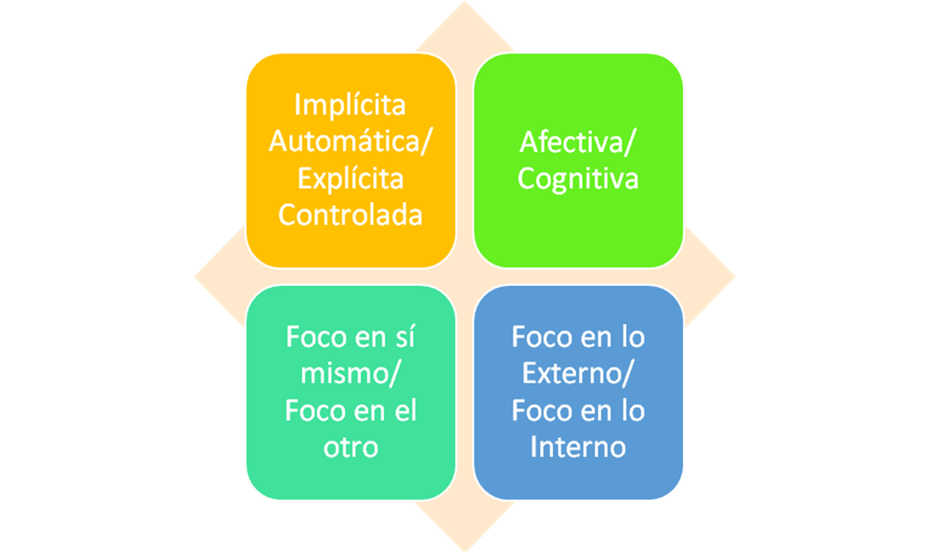
Y, siendo esto así, lo cierto es que, de una manera análoga, un cierto perfil mentalizador alterado y desadaptativo, identificable por la falta de equilibrio en cada una de esas cuatro dimensiones y por una rigidez que impide adaptarse al contexto situacional y a las circunstancias relacionales del momento, puede facilitar la instauración y perpetuar la presencia de un SSF.
Observamos así cómo pacientes que han desarrollado SSF relatan trayectorias biográficas que han propiciado una tendencia notable a desplegar funcionamientos automáticos en los que destaca la falta de conexión con su mundo emocional (foco en lo cognitivo), el estar muy atentos a cumplir con obligaciones que proceden muchas veces de la necesidad del otro (foco en el otro), y el dejarse la vida en la realización de tareas objetivables y cuantificables (foco en lo externo). Pacientes que han normalizado historias en las que, careciendo de cuidadores consistentes y mentalizantes, no quedó mucho más remedio que convertirse ellos mismos en adultos precoces que trataban de salir adelante construyendo una imagen valiosa de sí mismos a través de la capacidad de resistir la adversidad, de su empeño por sobreponerse a la dificultad y de su decisión de tomar a su cuidado a hermanos o incluso a padres tan frágiles como ellos mismos.
Pacientes como Ana Belén, aquejada de un cuadro de dolor crónico, natural de un pequeño pueblo de Andalucía, hermana mayor de una fratría numerosa de la que se hacía cargo al estar sus padres condenados a afrontar de sol a sol las tareas del campo. Ana Belén cuenta con naturalidad una historia en la que casi no era posible acudir al colegio, en la que su día se iba en atender a sus hermanos pequeños y en la que no tenía nada de especial que ella, con 8 años, enfrentase situaciones como la de un hermano menor que sufrió quemaduras graves al caerse en un brasero estando sus padres fuera y siendo ella “la mayor” y la figura de referencia en ese momento. La paciente recuerda también el miedo que sintió cuando murió otro de sus hermanos, tras una larga enfermedad, pero narra la tragedia con absoluta entereza y resignación, dado que eran cosas que pasaban en aquellos tiempos de frío y pobreza, en que todo el mundo tenía que hacer lo que pudiese por ayudar. Ana Belén creció muy poco conectada con sus propias necesidades afectivas, y sí muy atenta a lo que el otro pudiese necesitar de ella, cuidando mucho del entorno a través de un especializarse en cubrir necesidades básicas e instrumentales. Siempre ha sido alegre y entregada, y no pone pega alguna a su marido, a sus hijos o a su familia de origen, a los que siente que no puede pedirles más, “con lo mucho que se preocupan de ella y sus dolores”. Apenas estudió, pero crio eficazmente a sus hijos, teniendo siempre muy limpia su casa, destacando como cocinera, sin dejar de hacer croquetas y rosquillas a todo aquel con quien entablase una mínima corriente de simpatía. Sin parar de trabajar, perfila su identidad de mujer sana en ese estilo activo, positivo, perfeccionista y laborioso, y se comprende ahora como paciente crónica que sufre un cuadro de dolor que ocupa toda su narrativa y colapsa su vida. Cuenta mucho de lo que hace o le acontece, pero sabe muy poco de lo que siente, de lo que desea o de lo que le hace sufrir en la vida, con lo que es muy difícil que pueda colocarse en un lugar de sujeto agente dotado de estados mentales intencionales. Sigue estando enfocada en lo que el otro necesita, y solo conecta con su sufrimiento cuando éste se hace insoportable en el cuerpo, y tiene entonces un diagnóstico somático, y tiene que tomar múltiples pastillas y hacerse diferentes pruebas con diversos especialistas.
En esta paciente, las circunstancias biográficas y la carencia en lo que se refiere a disponer de cuidadores mentalizantes propician un funcionamiento en el que se hace difícil la identificación y la comprensión de estados emocionales, fracasa la posibilidad de traducir las sensaciones somáticas en términos mentalizadores, se complica la construcción de una autoimagen razonablemente valiosa y en la que caben legítimamente las propias necesidades, se desarrolla un autoconcepto que se hace dependiente de logros visibles y a los que se accede en el exterior y se consolida un patrón relacional en el que lo relevante es lo que el otro espera y necesita. A Ana Belén le duelen en el cuerpo las vicisitudes de su vida, le agota todo lo que se echa a la espalda, le dejan sin aliento las situaciones en las que no alcanza a cumplir con lo que ella misma (y también su entorno) se exige. Es incapaz de construir en su mente representaciones acerca de lo que puede necesitar, simplifica sus afectos y solo puede dejar de estar pendiente de los demás y concederse atención si el cuerpo grita de dolor o le exige guardar cama. Y para entonces, porque su cuerpo lo impone, porque es su cuerpo quien le permite y le ordena parar.
Regulación del estrés, apego, flexibilidad adaptativa y resiliencia
En un proceso saludable de regulación del estrés a través de la activación de la búsqueda de apego, la criatura humana que se ve expuesta a una situación amenazante, ansiógena o displacentera experimentará una reacción de miedo o estrés que conllevará la activación del apego y la búsqueda de proximidad de un cuidador confiable. Si todo va bien, en una relación de apego seguro, ese cuidador, gracias a su capacidad de reverie (Bion, 1962), permitirá que el niño transforme elementos inmanejables en otros asimilables, modulando las emociones y facilitándose la construcción del self (Groth, 2016). Sin embargo, si apresado por el miedo y la angustia el niño busca a un cuidador que no está disponible, o que se muestra incapaz de ayudar en la tarea de regulación emocional, o que incluso agudiza la intensidad de las emociones aterradoras (al ser el cuidador el mismo que genera la angustia o al responder a la emoción del niño con una angustia equivalente, o con crítica y deslegitimación culpabilizante), entonces el niño desarrollará itinerarios de regulación alternativos, y que pueden consolidarse y cronificarse si no existe una mínima resiliencia. Efectivamente, en esa tesitura, el niño puede desconectarse defensivamente de su mundo emocional; o identificar el displacer, que muchas veces es sentido en el cuerpo, como algo que tiene que ver más con lo somático que con lo psicológico, en especial si comprueba que los cuidadores atienden más y reaccionan mejor a la queja somática que a la emocional; o retirar su atención de sus propias emociones para enfocarse en la identificación del estado mental y emocional del otro. Todo lo cual trae como consecuencia un funcionamiento que puede ser muy útil en ciertos momentos críticos pero que puede complicar mucho la salud mental y física del individuo si tal funcionamiento se perpetúa.
Julia es, por ejemplo, una paciente con diagnóstico de fibromialgia y dolor crónico en la espalda cuyo recorrido biográfico no puede entenderse sin tener en cuenta la muerte repentina, con cuatro años, del mayor de sus hermanos. Esta circunstancia trágica no solo sumió a los padres en la desolación y en una especie de aturdimiento permanente, sino que les dejó una enorme preocupación por la salud y una tendencia extrema a reaccionar con intenso terror ante cualquier indicio de enfermedad que pudiese aparecer en Julia o en sus dos hermanos. La paciente, que cuenta “tenía más que de sobra en lo material”, se sentía muy sola, desatendida y abandonada, en especial por su madre, con la que no tenía una buena relación. Siendo esto así, todo cambiaba si Julia enfermaba o no se sentía bien físicamente. Saltaban entonces todas las alarmas, su madre salía inmediatamente de su proverbial atonía y desplegaba un amplio abanico de atenciones y cuidados para con Julia, incluyendo frecuentes y poco razonables visitas con ella al hospital. La paciente siempre se sintió falta de cariño, lo cual, siendo la pequeña de su casa, ahora se da cuenta, “le resulta terrible y la hacía muy infeliz". Se refugiaba en sí misma, se sentía rabiosa y descuidada, aunque observaba como algo natural cómo la falta de atención daba paso de forma súbita a la desmesura en la preocupación cuando alguna queja somática aparecía en los niños o en la propia madre, aquejada desde siempre por problemas respiratorios que la paciente interpretará más tarde como síntomas de ansiedad que servían muchas veces como un reclamo de atención dirigido a Julia y a sus hermanos. La paciente creció perdiendo poco a poco el contacto con sus deseos y necesidades de afecto, cada vez más conectada con la autoexigencia académica y con su “deber” de identificar y colmar las necesidades del otro: de su madre, de su padre, de sus hermanos; después de su marido, de su hijo y de sus suegros, a los que ha cuidado con abnegación llamativa, en un anhelo (poco visible para ella misma) de reconocimiento que siempre le ha llegado insuficientemente. Los síntomas dolorosos se iban imponiendo más y más, con una presencia muy importante en la espalda, resultando para ella desesperante no ya el dolor o las limitaciones funcionales sino, fundamentalmente, el sufrimiento que le suponía el sobreponerse a esas limitaciones para mantener su rendimiento, dirigido siempre a atender a los demás. Con importante rabia soterrada por ese sobreesfuerzo y ese sometimiento a la demanda del otro, ha hablado insistentemente de una culpa insoportable si anteponía su deseo al de los demás, quedando la incapacidad física como única salida para liberarse de esa entrega altruista. Una noche, pese a un episodio de dolor intenso de espalda, se había quedado esperando a su hijo (que salía muy tarde del trabajo) para hacerle su cena favorita y para dejarle preparada la comida para el día siguiente. Empeñada, como siempre “en dar la talla” con una sonrisa a pesar de estar atenazada por el dolor, su expectativa de recibir de su hijo el agradecimiento esperable por sus desvelos maternos se ve frustrada al enzarzarse éste con su padre en una discusión que deja en un plano muy secundario a esa apetitosa cena preparada por Julia con tanto esmero. Frustrada, desesperada, se va a su cuarto y se hace con un cuchillo cortes graves en la muñeca izquierda, que afectan a los tendones, siendo éste el episodio que trae a la paciente a mi consulta por primera vez.
Una propuesta psicoterapéutica en clave grupal, psicodinámica, interpersonal y basada en la mentalización (MBT-G)
A partir de todo lo expuesto, y tomando en consideración la experiencia psicoterapéutica previa, desarrollada a lo largo de media década en un dispositivo público de carácter ambulatorio (Ramos García, 2012), hemos diseñado en los últimos años una propuesta de abordaje que supone una adaptación de un programa de terapia basada en la mentalización (MBT). Esta propuesta parte, por supuesto, de la escucha de un relato en el que el cuerpo es protagonista, pero también de una evaluación que permite abrir otros espacios de pensamiento junto al síntoma, a fin de hacer posible una formulación en términos de mentalización que justifique y dé sentido a una aproximación psicoterapéutica grupal (MBT-G) que irá precedida por un breve grupo introductorio (MBT-I) (Bateman y Fonagy, 2016).
Este programa de tratamiento, que incluye elementos procedentes de la terapia dinámica interpersonal (Lemma, Target & Fonagy, 2011; Luyten et al., 2013), se extiende durante un año y se estructura a lo largo de un itinerario terapéutico (ver Figura 3) que no puede emprenderse sin una formulación en términos dinámicos interpersonales, la delimitación de un perfil mentalizador y la identificación de patrones relacionales recurrentes.
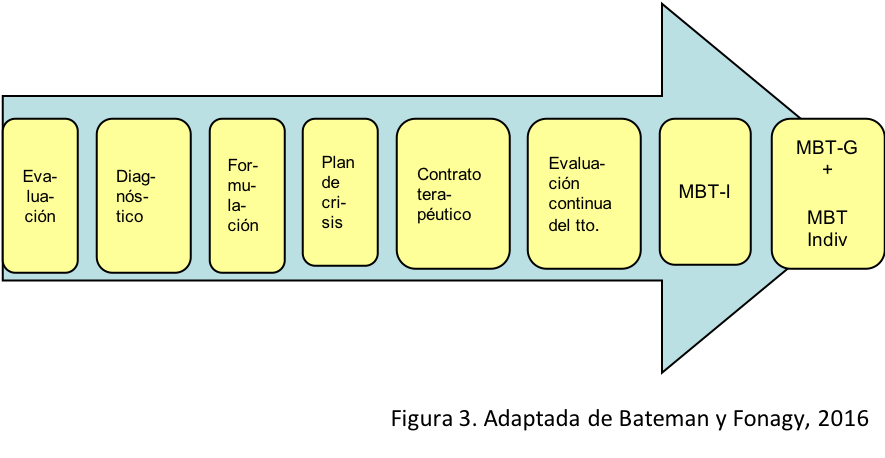
En pacientes en los que es tan frecuente encontrar una biografía traumática, en los que resultan tan reconocibles estilos de funcionamiento en los que destaca la hiperautonomía y la desconexión respecto de las propias necesidades afectivas, en los que el perfil mentalizador se caracteriza por la polarización y la rigidez en cada una de las cuatro dimensiones de la mentalización, resulta francamente importante construir, en colaboración con el propio paciente, una formulación de su caso que incluya no solo el sufrimiento del cuerpo, motor casi siempre de la demanda, sino también aspectos psicobiográficos, experiencias infantiles de apego, estilos relacionales vigentes en la actualidad y elementos característicos de la mentalización. Se trata de una formulación en la que se incluye lo que se ha dado en llamar el foco afectivo interpersonal (interpersonal-affective focus, IPAF, por sus siglas en inglés), que permite describir con detalle un patrón relacional cognitivo-afectivo característico, y que puede comprenderse en base a un cierto desarrollo biográfico y asociarse con el inicio y la perpetuación del SSF en el paciente (Luyten, Beutel y Shahar, 2015).
Esa formulación permite sentar las bases del llamado primer sistema comunicacional de la terapia (Bateman y Fonagy, 2016), que supone la articulación de una propuesta, respetuosa y colaborativa, tanto de una lectura comprensiva del problema del paciente como del recorrido terapéutico a realizar, el cual debe guardar a su vez coherencia con ese modo de comprender la problemática del paciente. Este primer sistema comunicacional puede ser asumido como un factor nuclear en toda terapia que se pretenda eficaz (Bateman y Fonagy, 2016; Ramos García, 2016), en tanto en cuanto se sostiene y se impulsa a partir de un elemento clave para la mentalización: la experiencia vivida y sentida por el paciente de haber sido escuchado con interés; la constatación de que la conceptualización que se hace de su problema es concordante con un sufrimiento al que se ha prestado oídos y al que se ha dado carta de naturaleza; la prueba manifiesta de que la delineación del plan terapéutico es resultado de una escucha atenta y de una conexión verdadera con la propia subjetividad. Es de este modo que la explicación que el terapeuta da para el problema del paciente actúa como una comunicación ostensiva para éste (Csibra y Gergely, 2011), al evidenciar la curiosidad y el interés que el terapeuta ha puesto en juego a fin de comprender al paciente, y al dejar claro que tal lectura no puede sino derivarse de un asumir al paciente como sujeto agente, dotado de un self real e intencional (Fonagy, 1999).
Si este primer sistema comunicacional es efectivo se facilitará de modo radical la apertura del paciente y su disposición al cambio, ya que la hipervigilancia epistémica que se ha sedimentado a lo largo de años de experiencias adversas puede atenuarse y dar paso a una confianza epistémica en relación al terapeuta. Este concepto, que procede de la pedagogía natural (Csibra y Gergely, 2011) y que es incorporado por Peter Fonagy a su modelo terapéutico basado en la mentalización (Bateman y Fonagy, 2016), hace referencia a la importancia emocional y social que tiene la credibilidad que le otorgamos a la información que una persona nos ofrece acerca del mundo social. Esto es, qué hace (y hasta qué punto) que asumamos una información de tipo social como auténtica y relevante.
En el corazón de la MBT se sitúa, como idea fuerza, la necesidad de que el terapeuta ponga su mente al servicio de la mente del paciente. A partir de una propuesta relacional que debe poder ser sentida por el paciente como segura y confiable, el terapeuta, desde un no saber que determina una actitud de curiosidad respetuosa, construye y reconstruye una y otra vez en su mente una imagen de la mente del paciente, lo que hace posible que éste pueda encontrar esa imagen en esa mente, pudiendo así conectar mejor con lo que siente y comprender mejor el porqué de su experiencia (Ibid.; p. 182). Tal movimiento debe iniciarse en ese primer sistema comunicacional en el que el terapeuta ofrece al paciente un modelo de comprensión y un plan de trabajo que puede ser sentido por éste como útil y verdadero. Si esto sucede puede propiciarse entonces en el paciente esa apertura epistémica que debe actuar como catalizador de toda relación terapéutica que se pretenda exitosa (Ibid.; p. 28).
Entendemos que esta lectura comprensiva que el clínico expone al paciente, y que se acompaña de una propuesta terapéutica, debe hacerse al modo de una comunicación ostensiva, de tal forma que el paciente, al tiempo que puede sentirse entendido y asumido como sujeto agente, puede apreciar que la postura terapéutica que se define por el no saber no supone en absoluto ausencia de conocimiento. Un conocimiento útil para él en tanto en cuanto permite una mejor comprensión de sí mismo, de la propia subjetividad, de los propios problemas.
Y este es el espíritu que debe impregnar toda la vertiente psicoeducativa del tratamiento, articulada en un grupo introductorio que se desarrolla durante 6-8 sesiones y que ha de ser percibido como significativo y congruente con la propia problemática, con el propio sufrimiento. Solo así ese costado psicoeducativo será dotado de sentido y será vivido como relevante para el paciente. Porque sin apertura epistémica, todos los conocimientos que puedan ofertarse estarán en riesgo de ser oídos, pero no escuchados. De ser vividos como el contenido de una clase que poco tiene que ver con el sufrimiento que llevó al paciente a nuestra consulta. De ser asumidos como parte de una cháchara propia de psicólogos que no conectan realmente con lo que les duele a los pacientes. Si pretendemos que se reactive la confianza epistémica en el paciente, éste ha de sentirse primero escuchado, y ha de poder vivir que todo lo que nosotros traemos al espacio terapéutico tiene que ver con él.
Este grupo introductorio (MBT-I) tiene la función de preparar a los pacientes para el grupo terapéutico propiamente dicho (MBT-G), incrementando su motivación, definiendo y ajustando expectativas en ambas direcciones (qué se espera de los pacientes en el trabajo grupal y qué pueden esperar los pacientes de ese trabajo grupal), propiciando la cohesión grupal y proporcionando elementos conceptuales y claves prácticas para facilitar la travesía terapéutica. Se inicia así este grupo recogiendo y validando empáticamente el sufrimiento de personas que conviven con suma frecuencia con problemáticas somáticas y emocionales de carácter crónico; que han desarrollado interminables peregrinajes de médico en médico en busca de un diagnóstico que persiguen con denuedo; que se han topado innumerables veces con especialistas que abrazan el furor sanandi o que, por el contrario, escuchan al paciente con escepticismo, y muestran el disgusto y la impaciencia a los que les aboca la propia impotencia como médicos. Pacientes doloridos a los que “les duele”, sobre todo, “la incomprensión”, “la invisibilidad”, la falta de crédito que se les otorga, la carencia afectiva, “el hambre de abrazos”, y a los que se explica con detalle la importancia que para el cuerpo tienen las vicisitudes biográficas, el impacto del trauma psíquico, la historia de apego, el estilo relacional y la capacidad de mentalizar. Pacientes con los que se trata de la relevancia de sentir y pensar emociones que imponen muchas veces una equivalencia psíquica, y se desbordan en forma de síntomas somáticos, y saturan circuitos neuronales implicados en la experiencia tanto del dolor físico como del sufrimiento emocional (Luyten, Beutel y Shahar, 2015).
Este grupo introductorio permite, gracias a su estructuración en módulos (sobre qué es mentalizar, sobre las dimensiones de la mentalización, sobre los diferentes estilos de apego, sobre la regulación de las emociones, etc.), modular también el riesgo de sobreexposición, de tal forma que pueda garantizarse que el relato conmovedor (y susceptible también de causar conmoción tanto en el narrador como en el resto del grupo) de diversas experiencias traumáticas no llegue demasiado pronto a un grupo aún escasamente cohesionado y todavía demasiado frágil en su estructura (Ramos García y Fernández Rozas, 2017). Y permite esbozar de un modo general las conexiones entre la historia relacional y el desarrollo psicológico de la persona; la relación entre el cuerpo y la mente; los modos en que el dolor físico y el sufrimiento emocional se influyen recíprocamente (“me deprime el dolor”, pero también “me duele la indiferencia”, o “me agota la incomprensión”); y la repercusión de ambos sobre la esfera relacional (“no quiero ver a nadie si me siento mal físicamente”, “no quiero que me vean en este estado”, “la gente se cansa de escuchar desgracias, prefiero quedarme en casa y no molestar”), que impacta también de modo decisivo sobre el plano físico (“noto claramente que tengo más dolores cuando mi familia me ignora, o tras una discusión con mi pareja”) o emocional (“me siento muy sola e incomprendida, y eso me hace estar muy triste, sentirme muy abandonada y estar también muy enfadada”).
Con estos elementos, con la elaboración de un perfil mentalizador de cada uno de los pacientes, con la descripción de los focos afectivos interpersonales (interpersonal-affective focus, IPAF por sus siglas en inglés) y los patrones relacionales recurrentes de cada miembro del grupo, se inicia ya el trabajo psicoterapéutico grupal propiamente dicho, con frecuencia quincenal, en sesiones de 90 minutos, a lo largo de 10-11 meses, en grupos de 8-10 pacientes con los que el objetivo central es salir del relato no mentalizador del síntoma, de la etiqueta diagnóstica, del cuerpo que todo lo determina; y promover una interacción humana que se teje a través de una conversación que gira en torno a lo emocional, a lo relacional, a lo biográfico y lo afectivo. Así, una paciente como Estrella, que acude con una problemática de dolor crónico de larga evolución relata una historia marcada por un padre “buenísima persona, la mejor persona que ha conocido en mi vida, pero que bebía y se ponía muy violento, con su madre y con los hijos”. “Pasaban mucho miedo cuando llegaba a casa borracho, y se escondían debajo de la cama”. “Recuerda que tenían una cocina de leña en la casa, esto era en un pueblo, y amenazó una vez a su madre con el hacha que tenían para cortar la leña”. Estrella creció hiperadaptándose a ese escenario, muy comprensiva siempre con su entorno, fina en la mentalización del otro, tan necesitada de afecto y apoyo emocional que estaba dispuesta a perdonar y olvidar una y mil veces las agresiones verbales o físicas de las que era víctima si eso servía para no sentirse sola. Perpetuando ese modo de relación, fallecidos ya sus padres, fue manteniendo con sus hermanos un vínculo caracterizado por el sometimiento a las exigencias y necesidades de ellos, casándose con un hombre igualmente exigente y desconsiderado, entregándose al cuidado de sus dos hijas de un modo deslimitado, facilitando en ellas también la falta de límites en sus demandas de cuidado y atención. Desconectada de sus propias necesidades afectivas, o conectada casi exclusivamente con su necesidad de mantener los vínculos del único modo en que se sabe eficaz, parece como si su entorno se hubiese construido exclusivamente con figuras a las que ella atiende y se somete, resultándole insólita la posibilidad de reclamar atención, poner límites o reivindicar su necesidad de cuidado. Así, para Estrella resultará esencial desvelar ese patrón relacional y observar su perfil mentalizador (en el que el terror a perder el vínculo dispara en ella un funcionamiento automático en el que se imponen los argumentos racionales que se da para justificar la importancia de cubrir la necesidad del otro, realizando múltiples tareas y sufriendo múltiples dolores físicos), siendo capaz de ir accediendo, poco a poco, gracias a la experiencia grupal, a una mayor capacidad de mentalización explícita, dándose un espacio a sí misma (foco en el self), a lo que desea y necesita (foco en lo interno), a lo que siente (foco en lo afectivo).
Se trata de un grupo en el que el terapeuta dedica su esfuerzo no tanto a trabajar sobre el contenido del relato sino a favorecer procesos mentalizadores en el grupo y a robustecer la capacidad de mentalización de los pacientes. El objetivo no es que el terapeuta genere contenidos mentalizadores y los inserte en la mente de los pacientes, sino que los propios pacientes puedan fortalecer su función reflexiva y crecer en su capacidad de mentalizar acerca de lo que viven y sienten, y acerca de lo que les sucede en su vida relacional. Para ello es preciso que el clínico sea capaz de mantener la autoridad sin por ello deslizarse hacia lo autoritario, que adopte un papel muy activo, que favorezca en lo posible la relación y el intercambio entre los diferentes miembros del grupo, que intente promover la curiosidad y el respeto desde una posición de no saber (Karterud, 2015), y que ponga especial interés en cumplir con los principios básicos de la Terapia Basada en la Mentalización (A. Bateman, 14.2.2018, comunicación personal): 1) no dar nunca por sentado que nuestras hipótesis son correctas; 2) no llevar a cabo intervenciones “terapéuticas” que favorezcan los modos no mentalizadores de los pacientes –aquellos que justamente se pretende combatir-; 3) celebrar siempre, en lo posible, la buena mentalización de los pacientes; y 4) (como algo especialmente relevante en la terapia grupal), no dejar que progresen y se impongan los funcionamientos no mentalizadores en los pacientes.
Resulta, así, fundamental proteger al grupo de su tendencia a dejarse atrapar en discursos circulares e improductivos en los que los rótulos diagnósticos, las pautas de medicación, los grados de minusvalía, los desencuentros con la administración o ciertos aspectos legales se expanden como temas que dejan sin espacio a lo emocional, a lo relacional o a lo que de rescatable hay en vidas tan acorraladas por la enfermedad. Se impone el recordar una y otra vez cuál es el objetivo del grupo, y desvelar sentimientos que surgen con intensidad en una vida relacional frustrante, que muchas veces se circunscribe dramáticamente a amargos contactos con médicos idealizados inicialmente y por los que se sienten después, muchas veces, maltratados y muy poco escuchados. Se hace preciso rastrear el origen de funcionamientos hiperautónomos, en los que cualquier atisbo de dependencia es vivido como humillante, necesitada por tanto de la justificación inapelable de la enfermedad física y la minusvalía del cuerpo. Es determinante legitimar las necesidades afectivas que son propias de todo ser humano y que muchas veces no fueron tenidas en cuenta en el desarrollo vital de nuestros pacientes, de modo tal que ellos mismos aprendieron a ignorarlas, reencontrándose con ellas a través de un cuerpo enfermo que avala en ocasiones una exigencia interpersonal estridente y desregulada, abrasiva para los vínculos. Y se evidencia más allá de toda duda razonable que es crucial para todos nosotros ser escuchados y vistos por las personas que nos rodean, sentir que tenemos el apoyo de alguien en su mente y en su corazón. Porque para que nuestra fisiología se calme, se cure y crezca es necesaria esa sensación visceral de seguridad que emana de esa experiencia relacional (van der Kolk, 2015).
Agradecimientos
Este trabajo tiene una deuda de gratitud con mis pacientes, que me obligan a escuchar y a no dejar de intentar entender; con residentes de Psicología Clínica como Sara Díaz Trejo o Alejandra Casamián, que insisten en preguntar; con el GAP de Barcelona, que me animó a poner orden en mi propuesta; y con colegas y amigos como Eva Alonso Olmos y Jesús Fernández Rozas, que no solo son una compañía intelectual y afectiva imprescindible, sino que leyeron y mejoraron este texto con comentarios y aportaciones de valor inestimable.
Referencias
Afari, N., Ahumada, S. M., Wright, L. J., Mostoufi, S., Golnari, G., Reis, V. y Cuneo, J. G. (2014). Psychological trauma and functional somatic syndromes: a systematic review and meta-analysis. Psychosomatic Medicine, 76(1), 2-11.
Alexander, F. (1950). Psychosomatic medicine, its principles and applications. Nueva York, Estados Unidos: Norton.
Bion, W. R. (1962). Learning from Experience. Londres, Reino Unido: Tavistock.
Boston Change Process Study Group (2005). The Something more than interpretation revisited: Sloppiness and co-creativity in the psychoanalytic encounter. Journal of the American Psychoanalytic Association, 53, 693–729.
Bateman, A. y Fonagy, P. (2016). Mentalization-Based Treatment for Personality Disorders. A practical guide. Oxford, Reino Unido: Oxford University Press.
Bateman, A., Campbell, C., Luyten, P. y Fonagy P. (2018). A mentalization-based approach to common factors in the treatment of borderline personality disorder. Current Opinion in Psychology, 21, 44-49.
Borsini, A., Hepgul, N., Mondelli, V., Chalder, T. y Borsini A. (2014). Childhood stressors in the development of fatigue syndromes: a review of the past 20 years of research. Psychological Medicine, 44(9), 1809-1823.
Brown, R. J. (2004). Psychological mechanisms of medically unexplained symptoms: An integrative conceptual model. Psychological Bulletin, 130, 793–812.
Brown, R. J. (2006). Medically unexplained symptoms: A new model. Psychiatry, 5, 43–47.
Caballero Martínez, L. y Caballero Martínez, F. (2008). Trastornos somatomorfos y síndromes somáticos funcionales en atención primaria. Jano: medicina y humanidades, 1714, 15-28.
Cosci, F. y Fava, G. A. (2016). The clinical inadequacy of the DSM-5 classification of somatic symptom and related disorders: an alternative trans-diagnostic model. CNS Spectrums, 21(4), 310-317.
Csibra, G. y Gergely, G. (2011). Natural pedagogy as evolutionary adaptation. Philosophical Transactions of the Royal Society, 366, 1149–1157.
Delfstra, G. y Van Rooij, W. (2015) Dynamic Interpersonal Therapy (DIT): application in the treatment of medically unexplained somatic symptoms, Psychoanalytic Psychotherapy, 29(2), 171-181. htpps://doi.org/10.1080/02668734.2015.1036105
El País (2 de marzo de 2016). La familia de Lady Gaga descubre tras los Oscar que fue violada. Recuperado de https://elpais.com/elpais/2016/03/02/estilo/1456914853_756438.html
El País (8 de diciembre de 2016). Lady Gaga revela que sufre estrés postraumático por una violación. Recuperado de https://elpais.com/elpais/2016/12/06/estilo/1481009073_601538.html
El País (14 de septiembre de 2017). Lady Gaga revela que sufre fibromialgia. Recuperado de https://elpais.com/elpais/2017/09/13/gente/1505283105_621169.html
Fischer, S., Lemmer, G., Gollwitzer, M. y Nater, U. M. (2014). Stress and resilience in functional somatic syndromes--a structural equation modeling approach. PLoS One, 9(11). https://doi.org/10.1371/journal.pone.0111214
Fonagy, P. (abril, 2000). Apegos patológicos y acción terapéutica. Aperturas Psicoanalíticas, 4. Recuperado de http://www.aperturas.org/articulo.php?articulo=104
Fonagy, P., Gergely, G., Jurist, E. L. y Target, M. (2002). Affect regulation, mentalization, and the development of the self. Nueva York, Estados Unidos: Other Press.
Fonagy, P. y Luyten, P. (2009). A developmental, mentalization-based approach to the understanding and treatment of borderline personality disorder. Development and Psychopathology, 21(4), 1355-1381.
Fonagy, P., Luyten, P., Allison, E. y Campbell, C. (2017a). What we have changed our minds about: Part 1. Borderline personality disorder as a limitation of resilience. Borderline Personality Disorder and Emotion Dysregulation, (4)11. https://doi.org/ 10.1186/s40479-017-0061-9
Fonagy, P., Luyten, P., Allison, E., Campbell, C. (2017b). What we have changed our minds about: Part 2. Borderline personality disorder, epistemic trust and the developmental significance of social communication. Borderline Personality Disorder and Emotion Dysregulation 4(9). https://doi.org/10.1186/s40479-017-0062-8
Forrester, J. (1995). Los placeres secretos del psicoanálisis: Freud, Dora y la Madonna. En Seducciones del psicoanálisis: Freud, Lacan y Derrida. Ciudad de México, México: Fondo de Cultura Económica.
Freud, S. (1979a). Fragmento de análisis de un caso de histeria. En Obras Completas, (Vol. VII, pp. 1-108). Buenos Aires, Argentina: Amorrortu Editores. (Obra original publicada en 1905).
Freud, S. (1979b). Carta 69 a Wilhelm Fliess (21-9-1897). En Obras Completas (Vol. I, pp. 301-302). Buenos Aires, Argentina: Amorrortu Editores. (Obra original publicada en 1950).
Freud, S. (1979c). Las neuropsicosis de defensa (Ensayo de una teoría psicológica de la histeria adquirida, de muchas fobias y representaciones obsesivas, y de ciertas psicosis alucinatorias). En Obras Completas (Vol. III, pp. 41-68). Buenos Aires, Argentina: Amorrortu Editores. (Obra original publicada en 1894).
Garnefski, N., Van Rood, Y., de Roos, C. y Kraaij, V. (2017). Relationships Between Traumatic Life Events, Cognitive Emotion Regulation Strategies, and Somatic Complaints. Journal of Clinical Psychology in Medical Settings, 24(2), 144–151.
Gergely, G. y Watson, J. (1996). The social biofeedback model of parental affect-mirroring. International Journal of Psycho-Analysis, 77, 1181-1212.
Gergely, G. y Csibra, G. (2005). The social construction of the cultural mind: Imitative learning as a mechanism of human pedagogy. Interaction Studies, 6, 463–481.
Gergely, G., Koós, O. y Watson, J. (2010). Contingent Parental Reactivity in Early Socio-Emotional Development. En Fuchs, T., Satte, H. C. y Henningsen, P. (Eds.), The Embodied Self: Dimensions, Coherence and Disorders (pp. 141-168). Stuttgart, Alemania: Schattauer GmbH.
Groth, J. (2016). W.R. Bion ?s models of the mind as the foundation of the concept of mentalization. Current Issues in Personality Psychology, 41(1), 18-30.
Hartocollis, P. (2002). “Actual neurosis” and psychosomatic medicine: The vicissitudes of an enigmatic concept. International Journal of Psycho-Analysis, 83, 1361–1373.
Häuser, W., Hoffmann, E. M., Wolfe, F., Worthing, A. B., Stahl, N., Rothenberg, R. y Walitt, B. (2015). Self-reported childhood maltreatment, lifelong traumatic events and mental disorders in fibromyalgia syndrome: a comparison of US and German outpatients. Clinical and Experimental Rheumatology, 33(1 Suppl 88), 86-92.
Israël, L. (1979). La histeria, el sexo y el médico. Barcelona, España: Toray-Masson.
Jones, G.T. (2016). Psychosocial Vulnerability and Early Life Adversity as Risk Factors for Central Sensitivity Syndromes. Current Rheumatology Reviews, 12(2), 140-153.
Karatsoreos, I. N. y McEwen, B. S. (2013). Resilience and vulnerability: a neurobiological perspective. Prime Reports, 5(13). htpps://doi.org/10.12703/P5-13
Karterud, S. (2015). Mentalization-Based Group Therapy. A theoretical, clinical, and research manual. Oxford, Reino Unido: Oxford University Press.
Kempke, S., Luyten, P., Claes, S., Van Wambeke, P., Bekaert, P., Goossens, L. y Van Houdenhove, B. (2013a). The prevalence and impact of early childhood trauma in Chronic Fatigue Syndrome. Journal of Psychiatric Research, 47(5), 664-669. htpps://doi.org/10.1016/j.jpsychires.2013a.01.021
Kempke, S., Luyten, P., Claes, S., Goossens, L., Bekaert, P., Van Wambeke, P. y Van Houdenhove, B. (2013b). Self-critical perfectionism and its relationship to fatigue and pain in the daily flow of life in patients with chronic fatigue syndrome. Psychological Medicine, 43(5), 995-1002. htpps://doi.org/10.1017/S0033291712001936
Kempke, S., Luyten, P., De Coninck, S., Van Houdenhove, B., Mayes, L. C. y Claes, S. (2015). Effects of early childhood trauma on hypothalamic-pituitary-adrenal (HPA) axis function in patients with Chronic Fatigue Syndrome. Psychoneuroendocrinology, 52, 14-21.
Kempke, S., Luyten, P., Mayes, L. C., Van Houdenhove, B. y Claes, S. (2016). Self-critical perfectionism predicts lower cortisol response to experimental stress in patients with chronic fatigue syndrome. Health Psychology, 35(3), 298-307.
Kohut, H. (1971). The analysis of de self. A systematic approach to the psychoanalytic treatment of narcissistic personality disorders. Nueva York, Estados Unidos: International UP.
Lemma, A., Target, M. y Fonagy, P. (2011). Brief Dynamic Interpersonal Therapy. A Clinician’s Guide. Oxford, Reino Unido: Oxford University Press.
Lipovetsky, G. (2006). Los tiempos hipermodernos. Barcelona, España: Anagrama.
Luyten, P., Van Houdenhove, B., Cosyns, N. y Van den Broeck, A. L. (2006). Are patients with chronic fatigue syndrome perfectionistic—or were they? A case-control study. Personality and Individual Differences, 40, 1473–1483.
Luyten, P., Van Houdenhove, B., Lemma, A., Target, M. y Fonagy, P. (2013). Vulnerability for functional somatic disorders: A contemporary psychodynamic approach. Journal of Psychotherapy Integration, 23(3), 250-262.
Luyten, P., van Houdenhove, B., Lemma, A., Target, M. y Fonagy, P. (2012). A mentalization-based approach to the understanding and treatment of functional somatic disorders. Psychoanalytic Psychotherapy, 26(2), 121-140.
Luyten, P., Beutel, M. y Shahar, G. (2015). Functional Somatic Syndromes. En P. Luyten, L. C. Mayes, P. Fonagy, M. Target y S. J. Blatt. Handbook of Psychodynamic Approaches to Psychopathology (pp. 287-310). Nueva York, Estados Unidos: Guilford Press.
Luyten, P. y Fonagy, P. (2016). An Integrative, Attachment-Based Approach to the Management and Treatment of Patients with Persistent Somatic Complaints. En J. Hunter y R. Maunder (Eds.). Improving Patient Treatment with Attachment Theory: A Guide for Primary Care Practitioners and Specialists (pp. 127-144). Basilea, Suiza: Springer International Publishing.
Marty, P. y de M’Uzan, M. (1963). La pense?e ope?ratoire. Revue Franc?aise de Psychanalyse, 27, 1345–1356.
Maunder, R. G. y Hunter, J. J. (2008). Attachment relationships as determinants of physical health. Journal of the American Academy of Psychoanalysis and Dynamic Psychiatry, 36, 11–32.
McEwen, B. S. (1998). Stress, Adaptation, and Disease: Allostasis and Allostatic Load. Annals of the New York Academy of Sciences, 1(840), 33-44.
McEwen, B. S. (2001). Plasticity of the hippocampus: adaptation to chronic stress and allostatic load. Annals of the New York Academy of Sciences, 933, 265-77.
McEwen, B. S. (2007). Physiology and neurobiology of stress and adaptation: central role of the brain. Physiological Reviews, 87(3), 873-904.
McEwen, B. S. (2016). In pursuit of resilience: stress, epigenetics, and brain plasticity. Annals of the New York Academy of Sciences, 1373(1), 56-64.
Mikulincer, M. y Shaver, P. R. (2007). Attachment Patterns in Adulthood: Structure, Dynamics and Change. Nueva York, Estados Unidos: Guilford Press.
Moukarbel, Ch., Parry, H., Campbell, B. y Lady Gaga (Productores) y Moukarbel, Ch. (Director). (2017). Gaga: five foot two [Documental]. Estados Unidos: Live Nation Productions & Marmaid Films.
Nettleton, S. (2006). ‘I just want permission to be ill’: towards a sociology of medically unexplained symptoms. Social Science & Medicine, 62(5), 1167–1178. htpps://doi.org/10.1016/j.socscimed.2005.07.030.
Pedersen, S.H., Poulsen, S. y Lunn, H. (2014). Affect regulation. Mirroring, containing, and holding. International Journal of Psycho-Analysis, 95, 843-64.
Pereda, C. F. (26-septiembre-2012). Lady Gaga revela que padeció anorexia y bulimia desde los 15 años. El País. Recuperado de https://elpais.com/elpais/2012/09/26/gente/1348692857_459378.html
Ramos García, J. (noviembre, 2012). Fibromialgia: de la identidad en la nosografía a la rementalización del sufrimiento. Una experiencia de cinco años de trabajo grupal desde una perspectiva intersubjetiva. Aperturas Psicoanalíticas, 42. Recuperado de http://www.aperturas.org/articulos.php?id=0000763&a=Fibromialgia-de-la-identidad-en-la-nosografia-a-la-rementalizacion-del-sufrimiento-Una-experiencia-de-cinco-anos-de-trabajo-grupal-desde-una-perspectiva-intersubjetiva
Ramos García, J. (octubre, 2016). Enfocando al terapeuta mentalizante. La construcción del tejido relacional que hace posible una psicoterapia. Comunicación presentada en las IV Jornadas de Psicoanálisis Relacional, organizadas por el Instituto de Psicoanálisis Relacional (IPR). Salamanca, España.
Ramos García, J., Fernández Rozas, J. (octubre, 2017). La psicoeducación, sentida. Algunas notas en torno al primer grupo informativo de terapia basada en la mentalización en pacientes con TLP. Comunicación presentada en la I Jornada de la Sección de Psicoterapia de Grupo de la Asociación Española de Neuropsiquiatría (AEN). Madrid, España.
Rasmussen, E. B. y Ro, K. I. (mayo, 2018). How general practitioners understand and handle medically unexplained symptoms: a focus group study. BMC Family Practice, 19(1), 50. Epub.
Roelofs, K. y Spinhoven, P. (2007). Trauma and medically unexplained symptoms: Towards an integration of cognitive and neuro-biological accounts. Clinical Psychology Review, 27, 798–820.
Roisman, G. I., Holland, A., Fortuna, K., Fraley, R. C., Clausell, E. y Clarke, A. (2007). The Adult Attachment Interview and self-reports of attachment style: An empirical rapprochement. Journal of Personality and Social Psychology, 92, 678–697.
Romano, C. (2015). Freud and the Dora case. A promise betrayed. Londres, Reino Unido: Karnac Books.
Sachs, D. M. (julio, 2005). Reflexiones para el caso Dora de Freud después de 48 años. Aperturas Psicoanalíticas, 20. Recuperado de http://aperturas.org/articulo.php?articulo=332
Selders, M., Visser, R., van Rooij, W., Delfstra, D. y Koelen, J. A. (2015) The development of a brief group intervention (Dynamic Interpersonal Therapy) for patients with medically unexplained somatic symptoms: a pilot study. Psychoanalytic Psychotherapy, 29(2), 182-198. htpps://doi.org/10.1080/02668734.2015.1036106
Sifneos, P. E. (1972). Is dynamic psychotherapy contraindicated for a large number of patients with psychosomatic diseases? Psychotherapy and Psychosomatics, 21, 133–136.
Stern, D. N., Sander, L. W., Nahum, J. P., Harrison, A. M., Lyons-Ruth, K., Morgan, A. C., … y Tronick, E. Z. (1998). Non-interpretive mechanisms in psychoanalytic therapy:
The 'something more' than interpretation. International Journal of Psychoanalysis, 79, 903-921.
Van Houdenhove, B., Luyten, P. y Egle, U. T. (2009) Stress as a Key Concept in Chronic Widespread Pain and Fatigue Disorders. Journal of Musculoskeletal Pain, 17(4), 390-399.
van der Kolk, B. (2015). El cuerpo lleva la cuenta. Cerebro, mente y cuerpo en la superación del trauma. Sitges, España: Eleftheria.
Waller, E. y Scheidt, C. E. (2006). Somatoform disorders as disorders of affect regulation: A development perspective. International Review of Psychiatry, 18, 13–24.
Werner, A. y Malterud, K. (2003). It is hard work behaving as a credible patient: encounters between women with chronic pain and their doctors. Social Science & Medicine, 57, 1409-1419.
Werner, A., Isaksen, L.W. y Malterud, K. (2004). “I am not the kind ok women who complains of everything”: Illness stories on self and shame in women with chronic pain. Social Science & Medicine, 59, 1035-1045.
Wessely, S., Nimnuan, C. y Sharpe, M. (1999). Functional Somatic Syndromes: one or many? The Lancet, 354, 936-939.
Winnicott, D. W. (2009). Realidad y juego. Barcelona, España: Gedisa (Obra original publicada en 1971).